La mayoría de los niños son anatómica y genéticamente normales. Sin embargo, todas las mujeres tienen un pequeño riesgo de dar a luz a un niño con una discapacidad física y/o mental. Las causas de la discapacidad pueden deberse a anomalías en el desarrollo de partes anatómicas (p. Ej., Cerebro, corazón, pulmones, etc.) y/o a irregularidades cromosómicas, es decir, de la herencia genética.
Existen diversas anomalías cromosómicas. Una de las más comunes y conocidas es la que desemboca en el Síndrome de Down (Trisomía 21) que ocurre cuando un niño tiene un cromosoma 21 de más. En esta situación, el par cromosómico 21 fetal consta de 3 cromosomas y no de 2 cromosomas como en los fetos normales.
La única forma de saber con certeza si un niño se ve afectado por una anomalía cromosómica es realizar una prueba diagnóstica invasiva, es decir, una extracción de tejido placentario ( biopsia de corion ) o líquido amniótico ( amniocentesis ). La amniocentesis es un método invasivo que se realiza en torno a las 16 semanas de gestación y mediante el cual se extrae una pequeña cantidad de líquido amniótico de forma transabdominal bajo la guía de una ecografía, sobre la que se realiza un análisis del cariotipo y, si es necesario, un análisis molecular para detectar enfermedades genéticas específicas. La técnica tiene un riesgo estimado de pérdida fetal de alrededor del 0,5%. Los dos métodos se realizan en diferentes aunque se realizen correctamente.
Cribado combinado (Triple screenning): translucencia nucal y análisis de dos valores hormonales
Por translucencia nucal nos referimos a la medición por ecografía (y, por lo tanto, no invasiva), transabdominal y/o transvaginal, del líquido que se encuentra en la región del cuello del feto. Según la literatura especializada, en el síndrome de Down los fetos afectados por esta anomalía cromosómica muestran una acumulación de líquido en la nuca, que se utilizará para identificar el síndrome.
La sensibilidad del examen ecográfico se incrementa mediante un análisis de sangre materna, cuyo resultado se integra con las observaciones del ultrasonido para calcular un riesgo combinado (de ahí el concepto de Cribado Combinado).
El análisis de sangre tendrá por objetivo la medición cuantitativa de tres sustancias hormonales (b-hCG, estriol libre y PAPP-A) producidas durante el embarazo por la placenta y detectables en la circulación materna.
El riesgo de trisomía 21 se calcula de forma individualizada según las características de la paciente examinada, considerando:
- La edad materna,
- El curso de embarazos previos,
- Las observaciones ecográficas
- El valor cuantitativo de las hormonas obtenido del análisis de sangre.
¿Cuándo debe considerarse positivo el cribado?
La prueba se considera positiva si el riesgo calculado de que el feto está afectado por el síndrome de Down es superior a 1: 350 (por ejemplo: 1: 250, 1: 200, 1: 150, etc.). En este caso, la madre será contactada por el ginecólogo/a para ofrecer asesoramiento más allá del examen médico y analizar el riesgo y la posibilidad de someterse a una prueba invasiva (villocentesis / amniocentesis), considerando su elección y situación personal .
Falsos positivos y falsos negativos.
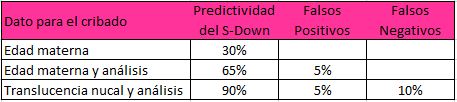
A continuación resumimos la previsibilidad de las diferentes pruebas de detección del síndrome de Down tal como se expresa en la literatura médica (2):
La prueba completa, como la describíamos arriba (ecografía + análisis de sangre) viene ligada a una tasa de falsos positivos y falsos negativos.
La tasa de falsos positivos es de alrededor del 5% de las pruebas. Esto significaría que la prueba combinada muestra un riesgo de anomalía cromosómica que provoca la indicación de una prueba invasiva, pero al obtener el resultado definitivo, aparece normal. La madre se habría sometido a una prueba invasiva arriesgando su embarazo, sin necesidad. Este porcentaje se refiere al número total de embarazos cribados.
La tasa de falsos negativos es de alrededor del 10%. En esta situación, la prueba no mostraría un mayor riesgo de síndrome de Down, y sin embargo el feto sí podría ser portador de la anomalía cromosómica, sin haber sido detectada, y descubrirse en el momento del nacimiento o en días posteriores. El porcentaje del 10% viene a referirse al total de fetos afectados por el síndrome de Down (no detectados) y no a la totalidad de los embarazos examinados.
Por lo tanto, debe quedar claro para la pareja que si la prueba se considera negativa, no hay certeza 100% de que el niño no se vea afectado por una anomalía cromosómica.
Cuando se lleva a cabo
Siguiendo las investigaciones científicas, desde ya hace años, en los mejores centros de medicina reproductiva, los métodos para realizar la prueba combinada o Ultrascreen se han modificado como sigue, y así se ha replicado en los centros ginecológicos públicos y privados:
- ANÁLISIS de sangre para B-HCG y determinación de estriol libre y PAPP-A: entre las semanas 8 y 9 del embarazo (fecha determinada por ecografía, no en relacion con el último período menstrual)
- ECOGRAFÍA para mediciones de NT, DNP y CRL: entre 11 y 13 + 6 días
Este enfoque permite aumentar la sensibilidad del cribado combinado del 83-90% a cerca del 98%, sin aumentar los falsos positivos (alrededor del 5%).
Numerosos estudios científicos demuestran también que una medición de translucencia nucal superior al valor de normalidad (incluso si la ecografía + análisis de primer trimestre resultan negativos), puede asociarse con un aumento en el riesgo de anomalía estructural fetal (en particular del corazón). En este caso, se recomienda realizar una ecografía de segundo nivel a las 16/20/22 semanas de gestación, con referencia particular al estudio del corazón fetal (6). Un valor de PAPP – A (una de las dos hormonas medidas por analítica≤ 0.3 MoM también se asocia con un aumento en las posibles complicaciones de la gestación. También en este caso se recomienda una ecografía morfológica de segundo nivel (incluida la placenta uterina Doppler y la cervicometría) (7,8,9) y un aumento en la vigilancia del embarazo.
Independientemente del resultado de la prueba (y también de las pruebas diagnósticas invasivas), se recomienda someterse a una ecografía detallada de la morfología fetal a las 20 a 22 semanas de embarazo, para hacer un seguimiento detallado del desarrollo orgánico del feto.
En colaboración con Dra. Daniela Zuccarello, www.generaroma.it y el Policlínico de San Gaetano Thiene (VI)
Referencias
- Seeds JW. Am J Obstet Gynecol 2004
- Nicolaides KH. Ultrasound Obstet Gynecol 2003
- Cuckle H. Semin Perinat 2005
- Nicolaides KH. Ultrasound Obstet Gynecol 2005
- Nicolaides KH. Ultrasound Obstet Gynecol 2007
- Simpson LL. Nuchal Translucency and Congenital Heart Defects ACOG 2007
- Spencer K. Ultrasound Obstet Gynecol. 2008
- Spencer K. Prenat Diagn. 2008
- Spencer K. Ultrasound Obstet Gynecol. 2008